患者,女性,55岁,因“发现血糖升高20年,维持性血液透析5年,反复头晕6月”于2015年3月9日收住肾内科。
现病史:
患者20年前发现血糖升高当时明确诊断为“2型糖尿病”,先后口服多种降糖药物血糖控制不佳。
10年前开始胰岛素治疗维持至今,目前空腹血糖控制于8-10mmol/L,餐后血糖控制于约12mmol/L。
10年前因尿泡沫增多于我科就诊,当时明确诊断为糖尿病性肾病,后定期在我科门诊随访,肌酐逐步升高。
5年前因至CKD5期于我科行维持性血液透析治疗,透析方案为每周3次,每次4小时,每日尿量维持在500-600ml。
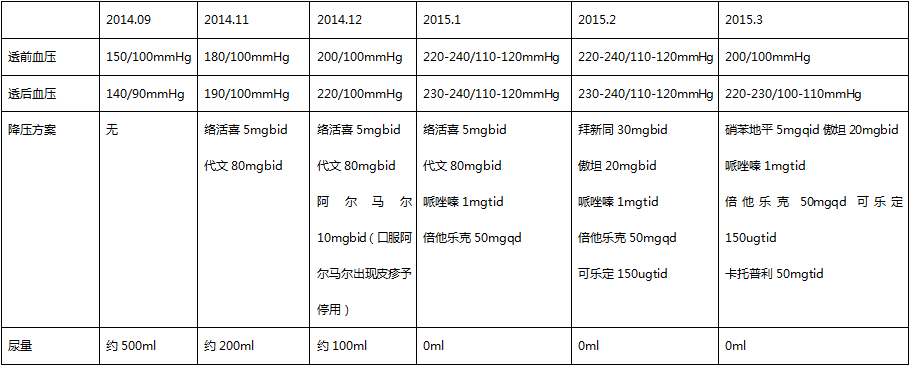
6月前患者因发热于我院急诊治疗,当时考虑“肺部感染”,经抗感染治疗后患者体温消退,后患者出现间断头晕,无视物旋转,无黑曚,无肢体乏力麻木,头晕时测血压发现血压升高明显,波动于180-200/100mmHg。
逐步给予患者调整降压药物,患者血压无改善,并逐步出现尿量减少及透析过程中出现血压升高,2015.3.9因血压控制不佳收入肾内科病房。
既往史:
糖尿病病史20年,否认其他慢性疾病病史。
透析方案:
透前体重:55-55.5Kg;
透后体重:50.5-51.5Kg。
透析间期体重增长(IDWG):约8%。
透析方式:4h,tiw;每周1次HDF。
透析器:威高F15(HD),东丽T1.3(HDF)。
血流量:250ml/min。
透析液:500ml/min。
电导度:14.3mS/cm。
血管通路:AVF。
抗凝:低分子肝素5000u。
患者常于透至2-3h出现透析高血压,给予口服心痛定后效果不佳。常透至3500ml时,出现双下肢抽搐,不能耐受透析,提前下机。
入院后查体:
神志清,气平,无贫血貌,血压210/120mmHg,双肺呼吸音稍粗,未闻及干湿性啰音,心率87次/分,律齐,腹平软,无压痛及反跳痛,双下肢中度凹陷性水肿,左前臂动静脉造瘘处可闻及震颤及触及血管杂音。
辅助检查:
BNP2839pg/ml、PTH90pg/ml、Hb117g/L。
Ca2.14mmol/L,P2.13mmol/L。
血清钠:137mmol/L;Kt/V1.9。
卧位:醛固酮:257.49ng/L(59-174)、肾素0.89ug/L(0.05-0.79)、血管紧张素II 79.78ng/L(28.2-52.2)。
双肾动脉超声:双肾动脉阻力指数升高,未见明显狭窄。
肾上腺CT:右肾上腺稍饱满。
心超:左室功能减退,室间隔肥厚,EF60%。
入院诊断:
2型糖尿病,糖尿病性肾病,CKD5期,维持性血液透析,肾性高血压。
需要解决的主要问题:
患者诊断明确,已行肾脏替代治疗,此次入院主要因为血压控制不佳。
患者高血压的特点为:
(1)残肾功能丢失后出现血压迅速升高。
(2)顽固性高血压。
(3)透析高血压。
(4)容量控制不佳,IDWG高。
(5)自我管理较差。
(6)除肾性高血压外暂无其他继发性高血压依据。
(7)该患者进一步血压控制策略。
处理经过:
血液透析合并高血压患者具有发病率高,发病机制复杂,并发症较多,预后不佳等特点。
此患者同时存在顽固性高血压及透析高血压两个临床特点,针对此患者临床特点结合透析合并高血压的主要发病机制逐步进行讨论分析及干预措施。
(1)容量问题:对于此类患者容量导致的血压控制不佳常常是首要考虑因素,对于该患容量问题包含三个方面,容量负荷增加,IDWG控制不佳,干体重设置不合适。
因此我们给予患者加强宣教、限盐等措施控制透析间期体重增加,通过临时增加透析次数,延长透析时间加强超滤,并逐步下调干体重。
通过上述调整后患者透析间体重增长控制在3Kg,IDWG下降至6.4%,干体重下调至46.7Kg,透前血压逐步下降至180-190/80-100mmHg,但患者仍有透析高血压发生,透至3h血压最高可致220/110mmHg。
(2)RAS及交感活性:该患存在肾素、血管紧张素及醛固酮升高,故为了抑制RAS及交感活性,透前口服短效的卡托普利50mg抑制RAS联合口服倍他乐克50mg抑制交感活性,每2周增加一次HP。
通过上述处理患者透析高血压稍有好转,但超滤较多时仍会出现透析高血压发生。
(3)超滤较多时易在透析过程中出现心输出量增加与外周血管阻力增加,故在患者透析间隔3日,或超滤量超过3500ml时,给予患者半小时单超800ml,后给予患者正常超滤;减少患者透析终末期容量快速变化所致的反射性心搏出量增加。
但长时间单超可能会出现透析不充分等情况,故当患者透析高血压好转后暂未继续使用上述治疗方式。
(4)新近许多研究讨论了血管内皮功能、电导度等的相关性,给予该患者下调电导度(该患血清钠为137mmol/L,电导度由14.3mS/cm下调至14.0mS/cm),目前暂未见到血压的明显改善。
(5)其他:该患使用益比奥,给予调整为怡宝,保证患者透析充分,加强降磷治疗。
最后结果:
患者经上述调整后透析间体重增长控制在3Kg,IDWG下降至6.4%,透后体重下调至46.7Kg,患者透前血压逐步下降至170-180/80-100mmHg,透析过程中血压变异性大,偶有透析低血压,无规律可寻,透后血压约150/80mmHg,血压控制仍然不达标。
一句话点评(经验或教训):
透析合并高血压患者主要原因为容量负荷过高,首先需要干体重达标,即使已经达到惯用的干体重值仍可以通过进一步加强超滤进行血压控制,而对于透析高血压患者除了容量问题,RAAS激活、交感神经兴奋、外周血管阻力升高、内皮功能紊乱均参与其中。
本病例讨论患者目前血压控制仍然不达标,且目前降压药物有部分为短效降压药,是否会引起血压变异性大,如何进一步调整降压策略。
