重点推荐
ICU如何应用RRT,治疗目标如何选择,何时启动,选用什么模式,持续多久,多少剂量都是临床关心的重点问题。文献导读本期重点推荐1篇文章。

来自美国加州大学肾科教授,圣地亚哥CRRT会议创始人,ISN委员会ARF部分的领袖,ADQI主席,论著数百篇,NEJM、JAMA、Lancet、JASN和KI知名杂志审稿人,CRRT业界领军人物Ravindra L Mehta关于危重患者实施RRT需要关注的重要问题,提供了ICU合理应用RRT的框架。
推荐:ICU实施RRT的挑战与误区
Challenges and pitfalls when implementing renal replacement therapy in the ICU.
背景和目的:
1)ICU现在可以应用RRT的几种新方法治疗患者。
2)在ICU RRT的应用变化很大,需要RRT往往与预后结果差相关联。
3)透析应用受几个因素影响,体现了与患者的互动以及本质上是动态的护理过程。
4)尽管多项研究评估RRT及其应用,必须克服知识上的差距,以改善预后。
主要内容:
一、ICU RRT的挑战
治疗目标:
危重患者需要评估初始严重程度,器官功能支持贯穿治疗过程。RRT不仅可以解决水盐电解质紊乱和酸碱失衡,清除液体,实现液体平衡也是RRT考虑的治疗目标。RRT是维持动态平衡的手段。 CRRT特别适合给ICU病人提供肾支持治疗。CRRT持续液体管理,无营养限制,调整血液动力学参数,稳定控制溶质,这些IRRT难以实现。
RRT开始的理想时机
启动时机与临床医生个人喜好和习惯有关,没有明确的标准。一些观察性研究和一些随机试验用BUN和肌酐定义启动时机,标准不一。在危重患者AKI,这些生物标志物受很多因素影响,难以作为RRT启始时机。最近的研究采用AKI分期标准和新的肾脏损伤生物标志物的启动RRT,但数据有限。
RRT启动也是低血压、出血、透析导管相关的并发症等相关的危险因子。RRT启动早可能使肾功能可以自发恢复的患者肾功能不能恢复。此外,RRT会阻碍肾脏恢复,增加进展为CKD的风险。这些风险是否超过早期开始RRT的获益是有争议的。个体医生权衡RRT的风险和受益还没有指南推荐。
推荐基于需求和能力的RRT框架。肾脏能力满足条件即需要迅速启动透析。当需求和能力不匹配时,RRT可以启动。如表1所示,几种情况提示不匹配。多数情况下,启动RRT的标准个体化。建议临床医生考虑决定启动RRT是一个动态的过程,和评估患者的潜在需求和满足这种需求的肾能力。
表1 基于需求和能力的RRT框架

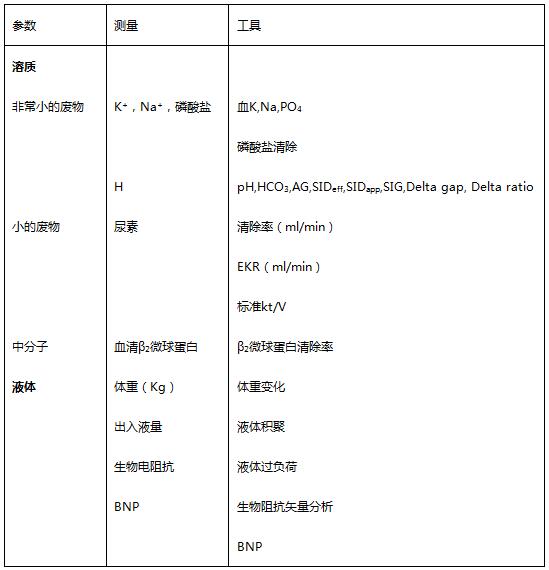
达成剂量
CRRT研究中,剂量指的是每小时废液量,达成剂量是实际的测得的废液量。由于滤器的浓度极化,滤器凝血,通路相关问题和外出(例如,外科手术,CT),减少总的治疗时间,溶质清除在24小时中受到影响。IRRT,血流动力学不稳定,透析时间缩短和后勤因素往往对剂量达成产生不利影响。基于废液速率的处方剂量应递增20-25%,弥补治疗时间减少和CRRT滤器失效。
通过液体清除实现液体平衡是剂量的另一个组成部分,但大多数试验没有考虑到。RRT中的液体清除通过不同的超滤量实现个体化治疗。CRRT目标导向干预液体平衡,持续缓慢地清除液体,有可能达成任何特定的血流动力学参数。在持续进行的基础上微调液体平衡,可以使CRRT技术万能化。
表2 评估达成剂量的建议参数
采用何种模式
在重症监护病房,肾脏替代适应证多样,需要根据临床情况选择不同的治疗模式。多脏器衰竭可能在两方面影响RRT模式的选择。首先,MOF的存在可能会限制治疗的选择;例如,患者的腹部手术可能不适合PD,因为它增加伤口裂开和感染的风险;血液动力学不稳定的患者可能不能耐受IHD。其次,抗凝的需求取决于存在的凝血功能异常。 PD避免了抗凝,IHD可用生理盐水冲洗;CRRT很难不需要抗凝。识别各种RRT模式的优劣,可以在复杂的患者治疗中有效正确地应用。
RRT持续时间
RRT治疗AKI基于肾功能最终恢复的前提。但是,结果并不总是这样。AKI和MOF患者尤为如此,最终的预后取决于其他器官的恢复。RRT必须在定义目标和治疗终点后才开始。RRT需要与患者家庭和其他重症人员商榷。如果没有恢复的可能性,倾向于撤离RRT。例如,呼吸,心脏和肝衰竭继脓毒症的老年患者,需要针对AKI的RRT,治疗期间应该限定(1-2周),并重新评估所有器官改善的证据。如果没有恢复的可能性,应该考虑RRT撤离。
ICU RRT的误区
维持管路
所有RRT技术的关键考虑因素是维持管路的完整性,以保证足够的溶质和液体管理。血管通路在治疗过程中提供所需的血流量,是一个关键因素。体外循环管路的通畅需要使用抗凝,会增加并发症风险,需要监测。现在使用的几种抗凝方法有可能降低并发症风险。一些CRRT RCA方案显示比肝素更有效。抗凝有效性监测有一些独特的实际影响(特别是CRRT),常常限制了这些治疗的有效应用。
液体平衡达成
液体清除是任何RRT的理想组成部分,是ICU RRT的主要目标。容量过负荷是ICU患者死亡的独立影响因素,需要重点处理,即便没有尿毒症。液体清除在IHD容易达成,在大多数情况下有足够的血压和心脏功能。然而,由于血透每天3-4小时,液体清除率必须高。因此,液体平衡的大量移动导致血流动力学不稳定。此外,液体清除和液体平衡在血透期间是有限的。如果患者在此期间血液动力学不稳定,可能难以去除任何液体。与此相反,CRRT持续肾脏替代,液体清除和置换对于每个患者可精确调整。由于这一过程是渐进的,易于维持血流动力学稳定,允许治疗过程中调整液体平衡和目标导向的液体管理。这种高效的连续液体清除使之不仅仅用于肾功能衰竭。
药物剂量调整
RRT清除药物取决于分子量,电荷和药物蛋白结合。RRT过程中治疗药物监测和药物的调整是必要的,以防止剂量不足和用药过量。RRT药物剂量管理目前存在一些资源。营养支持方面,氨基酸穿过滤器时会丢失。RRT易于维持液体平衡,为维持充足营养支持提供了机会。
过程相关并发症
RRT并发症会作用在几个方面。管路相关并发症可以导致管路中断,继之失血。 管路连接处需要压胶以免意外断开。CRRT治疗时间长,需要抗凝,抗凝相关的并发症更高。间歇治疗中,液体和溶质在短时期里急剧改变,大约25-50%的透析患者出现血流动力学不稳定,表现为低血压和心律失常。最近的研究证实IHD患者的区域室壁运动异常和心肌顿抑,与液体清除量和速率相关。血透时低血压的发生会对肾脏和患者预后产生负面影响。大多数患者进行CRRT维持血流动力学稳定,耐受好。连续治疗有可能容量损耗,特别是监测不充分,计算不精准的时候。由于大量液体迅速清除,细致的监测必不可少,护士-患者比例至少1:1。可通过标准化的方案限制这些治疗的使用,只许训练有素的人员使用。
移动性需求
在治疗的选择主要考虑的是病人移动性的需求。颈静脉通路,患者可从床上移到椅子,并能下床活动,即使CRRT正在运行的情况。结构化理疗练习可以被纳入RRT方案,以方便患者的移动和恢复健康。
结论:
1)RRT为管理危重患者提供了独特的工具。
2)RRT它们可以有效地应用于提供器官支持。
3)适合的情况选择适合的方法用于适合的患者。
4)膜材的技术创新和组合疗法(例如,基于吸附剂的透析)的涌现将使这些疗法扩大到其他领域。
5)改善预后是显而易见的,需要按照标准化方案,选用最佳的方法优化RRT应用。
【文献出处:Crit Care. 2015;19 Suppl 3:S9】
其他相关文献一览
只有在传统的,危及生命的适应证出现才开始RRT,不应过早。【出处:Clark, et al. Blood Purif. 2016;41:159-165.】
腹部大手术后AKI与长期透析依赖和/或肾功能下降风险以及出院死亡风险独立相关。【出处:Gameiro, et al. Clin Kidney J. Published online January 18, 2016.】
Phoxilium® 降低CRRT低磷血症的发生率,可以观察到镁平衡的有益效果。【出处:Godaly, et al. Clin Kidney J. Published online December 19, 2015.】
过渡到一线RCA是安全的,采用简单用户友好的方案可以延长滤器使用时间,降低滤器损耗。费费用差异可以忽略。【出处:Gutierrez-Bernays, et al. Ther Apher Dial. Published online January 14, 2016.】
心肌梗塞相关的心源性休克引起的AKI-RRT可以预测短期死亡率上升,长期慢性透析和死亡的风险。【出处:Lauridsen, et al. Crit Care. 2015;19:452.】
法国有关成人儿童ICU RRT指南,涵盖4个方面:RRT开始标准,技术方面(管路、膜、抗凝、反渗水)、实践方面(方式选择、PD、剂量、调整)和安全性(过程与培训。导管管理,图体外循环建立)。【出处:Vinsonneau, et al. Ann. Intens Care. 2015; 5:58.】
CVVHDF减少管路凝结数目,增加治疗时间,改善治疗有效性,是非脓毒症患者延长CRRT的更适合模式。【出处:Ede, et al. Nurs Crit Care. Published online February 12, 2016.】